Des professionnels de santé et particulièrement ceux de ville peuvent décider de se constituer en COMMUNAUTE PROFESSIONNELLE TERRITORIALE DE SANTE dans une logique de projet populationnel. L’objectif est de travailler ensemble au sein d’un territoire donné en assurant une meilleure coordination dans les actions et en structurant des parcours de santé.
Les CPTS ont été créées pour transformer les logiques de prise en charge médicale des patients et des populations. Une telle transformation est jugée nécessaire et urgente.
Professionnels pouvant constituer une FAQ
- Des professionnels de santé
- Les professions médicales : médecins-généralistes ou spécialistes de proximité, ou exerçant en établissement de santé, sages-femmes et odontologistes (art. L4111-1 à L4163-10).
- Les professions d’auxiliaires médicaux (infirmiers, masseurs-kinésithérapeutes, pédicures-podologues, ergothérapeutes et psychomotriciens, orthophonistes et orthoptistes, manipulateurs d’électroradiologie médicale et techniciens de laboratoire médical, audioprothésistes, opticiens-lunetiers, prothésistes et orthésistes, diététiciens), aides-soignants, auxiliaires de puériculture et ambulanciers (art. 4311-1 à 4394-3).
- Les professions de la pharmacie : pharmaciens, préparateurs en pharmacie… (art. 4211-1 à 4244-2)
- Des professionnels salariés des établissements de santé
- Des professionnels de structures médico-sociales et sociales tels que définis par l’article L. 312 – 1 CASF
- Les Services de Prévention et de Santé au Travail
Le rôle des tutelles
Les échanges réguliers mis en place dans le cadre de l’accord entre les communautés professionnelles, l’ARS et l’Assurance Maladie vont permettre d’identifier les besoins d’accompagnement (notamment en ingénierie : mise à disposition de données, cartographies, lien avec les médiateurs des caisses, identification de certains acteurs du territoire etc).
Les rôles posés pour l’ARS et l’Assurance Maladie consistent à :
- Faciliter l’élaboration des projets et accompagner les porteurs de projets avec un rôle de conseil auprès des professionnels de santé (exemples : diagnostic territorial, formalisation des projets, mise en relation d’acteurs…).
- Diffuser l’information au public et aux acteurs notamment via le site internet de l’ARS et particulièrement le portail d’accompagnement des professionnels de santé (PAPS) dès que la contractualisation est réalisée.
- Assurer la cohérence avec les autres démarches de projets territorialisés : équipe de soins primaires (ESP), pacte territoire-santé, projet régional de santé (PRS), projet territorial de santé mentale (PTSM), groupement hospitalier de territoire (GHT), dispositif d’appui à la coordination (DAC), …
La notion de territoire
Une CPTS est initiée prioritairement par les professionnels de santé du territoire. Elle se base sur les besoins des professionnels et les besoins de santé de leur territoire.
Ce territoire de santé n’est donc pas défini administrativement – par exemple à l’échelle d’un département ou d’un canton – mais en fonction des flux de patients, des aires de rayonnement ou encore de l’implantation de structures d’exercice coordonné, telles que les maisons de santé pluriprofessionnelles (MSP).
Il peut s’agir d’un arrondissement ou d’un quartier d’une ville, d’une commune entière, d’une intercommunalité ou encore d’un bassin de vie présent sur plusieurs communes/intercommunalités, etc…
Certaines CPTS peuvent se déployer à cheval sur plusieurs départements, elles restent toutefois plus difficiles à mettre en œuvre.
Le territoire retenu pourra être réévalué au fur et à mesure de la construction et de la vie du projet. Le territoire de projet d’une communauté professionnelle de santé dessine un périmètre géographique variable selon les lieux, les personnes investies et les dynamiques projets.
A noter que l’Accord Conventionnel Interprofessionnel (ACI) en cours de négociation prévoit quatre tailles de CPTS :
- Taille 1 (moins de 40 000 habitants),
- Taille 2 (entre 40 000 et 80 000 habitants),
- Taille 3 (entre 80 000 et 175 000 habitants),
- Taille 4 (plus de 175 000 habitants).
Cadre règlementaire et textes de référence
- Instruction de la DGOS du 2 décembre 2016 – Accès instructions DGOS
- Accords conventionnels interprofessionnels 2019 (ACI) – Accès accord conventionnel
- Instruction de la DGOS du 9 octobre 2019 – Accès instructions DGOS 2019
- Ordonnance du 12 mai 2021 – Accès ordonnance et Accès rapport relatif ordonnance
- Loi du 2 août 2021 pour renforcer la prévention en santé au travail – Accès à la loi
- Avenant 2 de l’ACI (CPTS) du 22 décembre 2021 – Accès à l’avis relatif à l’avenant 2 de l’ACI
- Note d’information du DGOS du 12 janvier 2023 – Accès au document
Modalités de création
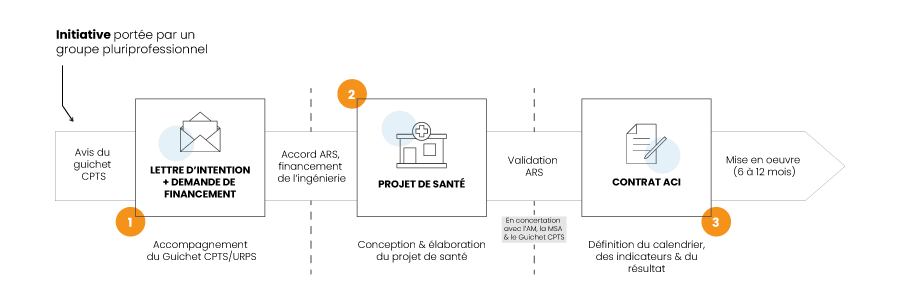
La création de CPTS donne lieu à la formalisation d’un projet de santé élaboré par les acteurs. Celui-ci est transmis à l’ARS et à l’Assurance Maladie dans le but d’une contractualisation entre les trois acteurs.
Étape 1 – FORMALISATION D’UN PROJET DE SANTÉ ÉLABORÉ PAR LES ACTEURS
Aucune norme préalable à la définition du projet n’est posée ni sur son formalisme. Il doit cependant préciser les éléments suivants :
- Les besoins identifiés,
- Les actions proposées pour y répondre,
- Le territoire d’action de la communauté,
- Les engagements des professionnels,
- Les modalités du travail pluriprofessionnel : l’organisation des concertations, le(s) protocole(s) pluriprofessionnel(s), le dispositif d’information sécurisé permettant le partage de données, la traduction dans l’activité quotidienne des structures de soins et des services adhérents, les modalités d’évaluation des actions.
A noter : dans le cadre de la négociation des accords conventionnel Interprofessionnels les missions socles retenues sont :
- Organisation des soins non programmés et accès à un médecin traitant,
- Organisation de parcours pluriprofessionnels,
- Prévention,
- Participation à la gestion de crise sanitaire.
Les actions en faveur de la qualité et de la pertinence des soins et de l’accompagnement des professionnels de santé sur le territoire constituent les deux missions complémentaires.
Pour formaliser le projet de santé d’une CPTS, voici les actions à mettre en place :
- Action 1 – Définir les objectifs de la CPTS
- Action 2 – Définir le territoire d’intervention
- Action 3 – Mobiliser les acteurs de santé de son territoire
- Action 4 – Impliquer les usagers dans la démarche
- Action 5 – Définir le système d’information
- Action 6 – Rédiger le projet CPTS
Etape 2 – CRÉER UNE ASSOCIATION ET DÉFINIR LA GOUVERNANCE
L’association est le statut juridique unique des CPTS. Les CPTS constituées sous une autre forme juridique avant l’entrée en vigueur de l’ordonnance du 12 mai 2021 relative aux CPTS et aux maisons de santé, disposent d’un an suivant la publication de l’ordonnance pour se mettre en conformité.
Étape 3 – CONTRACTUALISATION ET FINANCEMENT DE LA DÉMARCHE
Le contrat reprendra a minima les objectifs de la CPTS, son périmètre géographique, l’engagement des parties prenantes, les moyens consentis, les modalités de mise en œuvre, de suivi et d’évaluation.
Le contrat tripartite, entre l’Assurance Maladie, l’ARS et la CPTS, est conclu pour une durée de 5 ans dans la limite de la durée de validité de l’accord conventionnel interprofessionnel.
- Action 8 – Demander le financement de la CPTS
- Action 9 – Contractualiser avec l’ARS
Focus sur le suivi et l'évaluation
Des indicateurs d’évaluation doivent être définis afin de déterminer l’impact du dispositif sur la structuration de l’offre de soins, sur la prise en charge de la population et sur le recours aux soins. Un lien avec les bases de données existantes (type SNIIRAM ou PMSI) est privilégié.
Les indications suivantes sont à relever :
- Il convient de produire des indicateurs de résultats dès la deuxième année pour espérer pérenniser le projet au-delà des trois ans en prouvant ses effets positifs sur les parcours de soins des patients,
- Il faut utiliser au moins un indicateur par action inscrite dans le projet de CPTS,
- Et il est souhaitable de tenir une réunion de suivi des indicateurs deux fois par année,
- L’ARS peut décider d’indicateurs communs à toutes les CPTS de la région, ce qui n’empêche pas chaque structure de rajouter les siens,
- Les indicateurs doivent être simples, faciles à renseigner, mesurables, inscrits dans le SI, révisables, adaptés à la réalité du territoire.
Exemples d’indicateurs :
Diversité et nombre de professionnels impliqués, thème prioritaire du projet, taille du territoire, mesure de l’information et de l’implication du patient (en lien avec l’éducation thérapeutique), nombre de réunions de concertation organisées…
Dans le cadre des négociations visant à définir, dans le champ conventionnel, l’accompagnement financier pérenne des CPTS, conformément à ce que prévoit l’article 42 de la Loi de Financement de la Sécurité Sociale pour 2019, les indicateurs de résultat proposés par l’assurance maladie sont les suivants :
- Faciliter l’accès au médecin traitant :
- Part des patients en ALD (ou de plus de 70 ans) avec médecin traitant sur le nombre de patients en ALD (ou de plus de 70 ans),
- Pourcentage de patients CSS ayant un médecin traitant sur le territoire de la CPTS,
- Nombre de patients sans médecin traitant dans les zones sous-denses.
- Faciliter l’accès à des plages de soins non programmés :
- Baisse du nombre de recours aux urgences,
- Nombre de consultations enregistrées durant les plages non programmées,
- Satisfaction des patients.
- Organiser des parcours :
- Nombre de parcours mis en place,
- Nombre de patients bénéficiant de ce parcours,
- Évaluation de la satisfaction des patients,
- Protocoles mis en œuvre.
- Actions de prévention :
- Nombre d’actions de prévention ou dépistage déployées,
- Nombre de patients bénéficiant de ces actions,
- Évaluation de la satisfaction des patients,
- Indicateurs de mesure d’impact (résultat).
- Participer à la gestion de crise sanitaire :
- Elaboration du plan d’actions, sous réserve de la publication de la trame nationale,
- Actualisation annuelle du plan,
- Nombre de professionnels de santé participant aux actions,
- Nombre d’actions réalisées.
Focus sur le financement
Le principe général est le suivant : les professionnels et les structures membres d’une CPTS conservent leurs modalités de financement et de rémunération habituelles.
Le porteur du projet doit formaliser auprès de l’ARS une demande d’accompagnement qui transite, pour la région Occitanie, par le Guichet CPTS et qui doit présenter le territoire de santé, les acteurs, les thématiques développées, l’organisation envisagée et une estimation des moyens financiers nécessaires. Cette demande se présente sous la forme d’une lettre d’intention accompagnée d’une demande de subventions.
EN DÉTAIL, LES SOUTIENS FINANCIERS POSSIBLES SONT :
- Crédits FIR pour rémunérer le temps consacré à la formalisation de leurs projets (cf. pacte territoire-santé 2) :
- Temps de coordination nécessaire à la réflexion et à l’évolution de l’organisation professionnelle existante,
- Indemnisation des professionnels de santé libéraux qui participent à la formalisation du projet de santé (excepté ceux mandatés par les instances qu’ils représentent).
- Financement CPAM dans le cadre du contrat tripartite CPTS/ARS/CPAM défini dans l’ACI pour faire fonctionner la CPTS
- Financements complémentaires possibles :
- Forfait structure par la CPAM :
- Aide à l’équipement pour travailler plus facilement en équipes,
- Aide à la mise en place de démarches et mode d’organisation pour apporter des services supplémentaires
- Critère d’éligibilité pour les contrats mis en place par la nouvelle convention médicale pour favoriser l’installation et le maintien des médecins dans les zones en tension démographique.
- Crédits FIR lorsque le projet est relié à une thématique particulière portée par l’ARS (soins non programmés, soins palliatifs…). Il peut donc y avoir un lien avec un appel à projet thématique. Le soutien prend alors la forme d’un contrat territorial de santé.
- D’autres financeurs comme les collectivités territoriales ou les aménageurs peuvent également être sollicités.
- Forfait structure par la CPAM :
PERSPECTIVES SUR LE FINANCEMENT :
Accord Conventionnel Interprofessionnel (ACI) :
Présenté par l’Assurance maladie aux 35 syndicats de professionnels de santé le projet d’accord précise les missions des CPTS et les montants alloués à chaque structure en fonction de sa taille (avril 2019 et avril 2022) :
Quatre tailles de CPTS retenues :
- Taille 1 (moins de 40 000 habitants),
- Taille 2 (entre 40 000 et 80 000 habitants),
- Taille 3 (entre 80 000 et 175 000 habitants),
- Taille 4 (plus de 175 000 habitants).
Quatre missions socles retenues :
- Organisation des soins non programmés et accès à un médecin traitant,
- Organisation du parcours pluriprofessionnel,
- Prévention,
- Participation à la gestion de crise sanitaire.
Les actions en faveur de la qualité et de la pertinence des soins et de l’accompagnement des professionnels de santé sur le territoire constituent les deux missions complémentaires.
Un calendrier inscrit dans l’accord détermine les échéances à suivre pour pouvoir bénéficier du financement. Les quatre missions socles doivent par exemple être déployées au plus tard dans les deux ans qui suivent la signature du contrat.
